Meniskusverletzungen
Risse bzw. Schädigungen des Meniskus (Meniskusrupturen bzw. -läsionen) gehören zu den häufigsten Erkrankungen des Kniegelenks. Die Diagnose wird durch die klinische Untersuchung gestellt und kann durch eine MRT-Untersuchung bestätigt werden. Zur Behandlung können unter bestimmten Voraussetzungen konservative Therapiemaßnahmen angewendet werden. Bei schwereren Meniskusschäden mit deutlicher Funktionseinschränkung bedarf es aber in der Regel einer operativen Therapie.
Definition und Häufigkeit
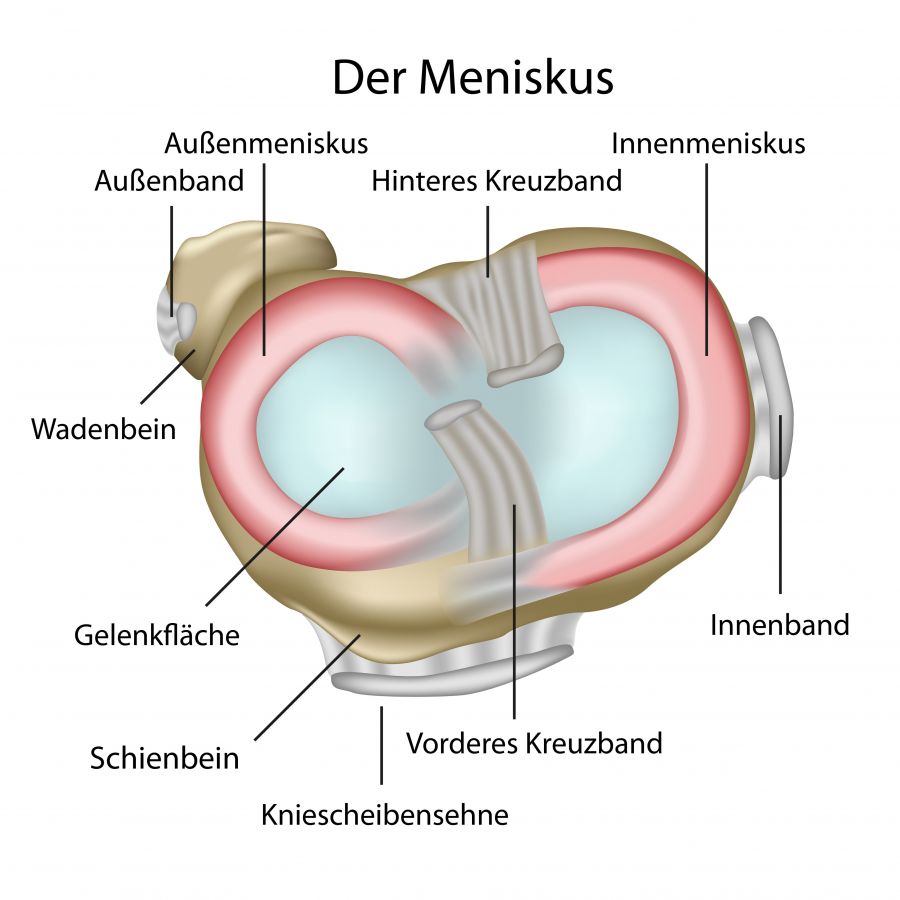
Menisken sind sichelförmige Knorpelscheiben, die als Druckverteiler, Stoßdämpfer und Stabilisatoren im Bereich des Kniegelenks fungieren. Jedes Kniegelenk besitzt einen Innenmeniskus (medialer Meniskus) und einen Außenmeniskus (lateraler Meniskus). Verletzungen des Innenmeniskus treten dabei deutlich häufiger auf. Würde man den Meniskus entfernen, so wäre die Druckbelastung für Kniegelenk und Knorpel etwa 200 bis 300 Mal so stark. Eine Meniskusläsion liegt vor, wenn das Meniskusgewebe aufgrund von Verletzungen oder Verschleiß geschädigt bzw. die Funktion des Meniskus gestört ist. Die Häufigkeit von Meniskusläsionen in der Gesamtbevölkerung steigt mit Zunahme des Alters und dem Ausmaß der degenerativen Veränderungen des Kniegelenks (Arthrose). Etwa 63 Prozent der Personen im Alter zwischen 50 und 90 Jahren leiden bei einer gleichzeitig vorliegenden Arthrose unter Meniskusläsionen.
Ursachen und Krankheitsverlauf
Typischerweise treten Meniskusverletzungen in zwei unterschiedlichen Patientengruppen auf:
Bei jüngeren sportlichen Patientinnen und Patienten treten Meniskusläsionen zumeist unfallbedingt als Folge sogenannter Hochrasanz-Traumata mit hoher Energieeinwirkung auf und sind häufig mit weiteren Begleitverletzungen im Gelenk verbunden. Diese „traumatische“ Gruppe weist in Studien ein Durchschnittsalter von etwa 30 Jahren auf. Der Verletzte kann häufig einen konkreten Unfallmechanismus nachvollziehen, zumeist eine Rotationsbelastung bei gleichzeitiger axialer Stauchung.
In der zweiten, älteren Patientengruppe, meist ab dem Alter von 40 Jahren, sind Meniskusrisse in der Regel Folge degenerativer Veränderungen ohne konkrete hochenergetische Traumata und ohne Begleitverletzungen. Bei diesen Patienten treten Meniskusläsionen häufig nach wiederholten kleineren Schädigungen, Überlastungen und in Kombination mit Achsfehlstellungen auf. Degenerativ vorgeschädigte Menisken können auch während gewöhnlicher Kniebewegungen reißen.
Prävention
Zur Vorbeugung von Meniskusläsionen sollten lange statische Belastungen, besonders mit ungleichmäßiger Verteilung der Belastung und Belastungsspitzen vermieden werden. Diese treten besonders auf bei Kniebeugung und -rotation (z.um Beispiel beim Schneidersitz oder einer tiefen Hocke), pathologischer Varus- oder Valgusstellung (verstärktes O- oder X-Bein) sowie Instabilitäten des Kniegelenks.
Des Weiteren sollten kurze dynamische Belastungen, besonders mit ungleichmäßiger Verteilung der Belastung und Belastungsspitzen vermieden werden. Durch eine Gewichtsreduktion können die einwirkenden Kräfte positiv beeinflusst werden. Diese Belastungen entstehen durch die Kombination von Beugung bzw. Streckung und Rotationsbewegungen, vor allem bei feststehendem Fuß sowie bei Belastungsverlagerung auf einen Fuß (zum Beispiel beim Einbeinstand). Dies tritt zum Beispiel auf bei Bewegungen und (Kontakt-)Sportarten mit schnellen Richtungswechseln, Start-Stopp-Bewegungen oder Sprung- und Abstoßbewegungen.
Komplexe Rissformen des Meniskus stellen einen Risikofaktor für die Entstehung einer Arthrose dar, eine Gewichtsabnahme kann den Schmerz und das Arthroserisiko signifikant reduzieren.
Diagnose
Nicht alle Meniskusläsionen gehen mit konkreten Symptomen einher. So bewegt sich in Studien der Anteil von symptomlosen Patienten mit im MRT nachgewiesenen Meniskusläsionen zwischen fünf und 36 Prozent.
Klinische Untersuchung
Die Diagnose einer Meniskusläsion wird durch eine körperliche Untersuchung gestellt und kann durch bildgebende Verfahren bestätigt werden. Klinische Zeichen sind Druckschmerz über dem betroffenen Gelenkspalt sowie verschiedene Provokationstests, die den jeweiligen Meniskus und das Gelenkkompartiment mit Flexions-, Rotationsbewegungen sowie Varus-/Valgusbelastung unter Druck setzen. Untersuchungen zeigen, dass die Kombination dieser klinischen Tests im Zusammenhang mit der Anamnese die korrekte Diagnose einer Meniskusläsion in 88 Prozent (medial) und 92 Prozent (lateral) stellen.
Bei sogenannten dislozierten Meniskusrupturen, bei denen sich der gerissene Meniskusanteil in den Gelenkspalt verlagern und dort einklemmen kann, zeigen sich häufig die folgenden klassischen Symptome:
- Lokale belastungsabhängige Schmerzen
- Ergussbildung (Ansammlung von Flüssigkeit im Kniegelenk)
- Blockierungen (bei instabilen oder eingeschlagenen Meniskusanteilen)
- Bewegungseinschränkung
- Streckhemmung und Schmerz bei Streckung
Dabei sind Ergüsse und Blockaden oft auch mit eingeschränkter Beweglichkeit (zum Beispiel Streckhemmung) verbunden.
Bildgebung
Als bildgebendes Verfahren sollte bei Verdacht auf eine Schädigung innerhalb des Knies (Kniebinnenschädigung) ein MRT durchgeführt werden. Die MRT-Diagnostik weist eine hohe diagnostische Treffsicherheit zwischen 90 und 93 Prozent auf, bestätigt den klinischen Verdacht einer Meniskusläsion und kann zudem weitere Erkrankungen oder Schäden im Gelenk (zum Beispiel des Knorpels) feststellen, ist aber stark von Untersucher und Bildqualität abhängig.
Ein Röntgenbild des Kniegelenks in zwei Ebenen (aus zwei verschiedenen Richtungen) gibt Aufschluss über begleitende knöcherne Verletzungen sowie bestehende degenerative Veränderungen und sollte zum Beispiel nach Traumatisierung durchgeführt werden.
Therapie
Vor jeder Therapieentscheidung bedarf es einer Anamnese, einer fachgerechten klinischen Untersuchung und Information zur Entstehung der individuellen Symptomatik. Insbesondere die Differenzierung zwischen traumatischen und degenerativen Schäden, sowie den Umfang von begleitenden arthrotischen Veränderungen gilt es zu berücksichtigen. Generell gilt aber weiterhin, dass bei einem akuten, traumatischen Meniskusschaden die operative Versorgung die Behandlung der Wahl ist, des Weiteren auch bei Patienten ohne oder mit geringem Knorpelschaden und symptomatischer Meniskusläsion.
Konservative Therapie von Meniskusläsionen
Ein primär konservativer Therapieversuch nach Meniskusläsionen, bestehend aus medikamentösen und physiotherapeutischen Maßnahmen, kann laut Leitlinien durchgeführt werden bei:
- Patienten, die in der körperlichen Untersuchung keine klinischen Meniskuszeichen aufweisen, bei denen aber eine Meniskusläsion im MRT nachgewiesen wird
- Symptomatischen Patienten mit degenerativen Gelenkveränderungen ohne Blockadephänomen (Hierbei muss der Hinweis gegeben werden, dass die Wahrscheinlichkeit eines Therapieerfolges bei etwa 70 Prozent liegt, jedoch eine anschließend stattfindende operative Intervention zu einem erfolgreichen klinischen Ergebnis führen kann.)
Operative Therapie von Meniskusrissen
Eine operative Therapie bei Meniskusläsionen sollte laut Leitlinien durchgeführt werden bei:
- Blockierungsphänomenen
- Traumatischen Verletzungen des Meniskusgewebes
- Degenerativem symptomatischen Meniskusschaden mit Einklemmungsbeschwerden ohne relevante Knorpeldegeneration
- Patienten mit degenerativem Meniskusschaden und Blockierungsphänomenen bei höhergradiger degenerativer Knorpelveränderung
- Anhaltenden Meniskusbeschwerden nach konservativer Behandlung
Meniskusrisse werden operativ entweder mit der Entfernung der eingerissenen und instabilen Meniskusanteile (Resektion) oder durch Naht des Meniskusgewebes therapiert.
Meniskusnaht oder Teilentfernung des Meniskus
Die Entscheidung zur Teilentfernung des Meniskus oder zur Meniskusnaht kann nach entsprechender Aufklärung und unter Berücksichtigung des Patientenwunsches nur während der Operation getroffen werden und ist vor allem abhängig von der Lokalisation des Risses, dem Ausmaß der begleitenden degenerativen Knorpelveränderungen, der Beschaffenheit des Meniskusgewebes und der Bandstabilität des Gelenkes.
Eine Teilentfernung des Meniskus sollte laut Leitlinien durchgeführt werden bei:
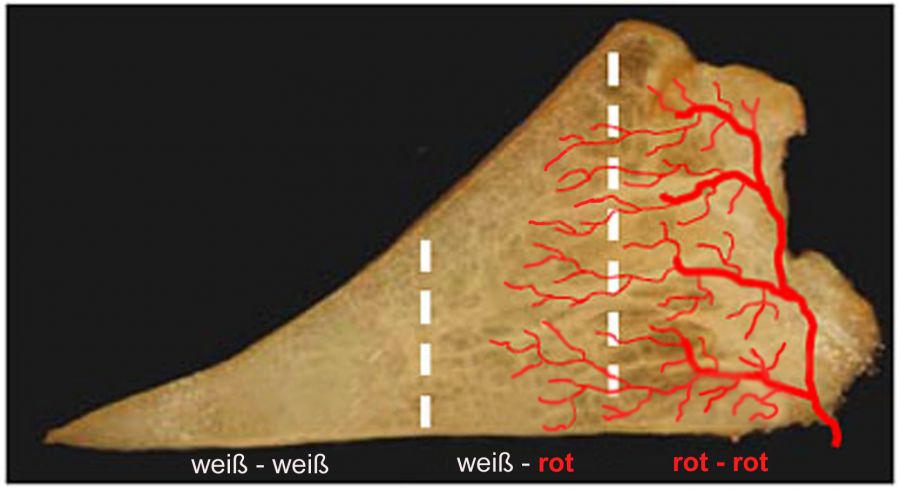
- Meniskusrissen in der nicht durchbluteten Zone
- Instabilem Kniegelenk ohne stabilisierenden Eingriff an den Bändern des Knies
- Fortgeschrittenen Knorpelschädigungen
- Eingeklemmten Meniskusrissen (sogenannten Korbhenkelrissen), die man nicht an ihre ursprüngliche Position zurückbringen kann
- Stark degenerativem oder mechanisch zerstörtem Meniskusgewebe
Eine Meniskusnaht sollte durchgeführt werden bei:
- Instabilem Kniegelenk in Kombination mit einer Bandstabilisierung
- Bevorzugt bei jüngeren Patienten bzw. bei fehlenden degenerativen Veränderungen
- Meniskusrissen in der gut bzw. mäßig durchbluteten Zone (Rot-Rote bzw. Rot-Weiße Zone)
- Stabilem Kniegelenk
Je nach Lokalisation des Risses kommen unterschiedliche Nahttechniken zur Anwendung. Bei instabilen Kniegelenken (am häufigsten in Kombination mit der vorderen Kreuzbandruptur) ist bei Meniskusnaht eine Stabilisierung des Kniegelenkes wichtig.
Prognose
Nach einer Entfernung des Meniskus schreitet der Gelenkverschleiß erwiesenermaßen schneller voran als nach einer Meniskusnaht. Aus diesem Grunde sollte man versuchen, einen Meniskusriss zu nähen. Die klinische Erfolgsrate nach einer Meniskusnaht liegt bei etwa 85 Prozent.
Insgesamt ist die Prognose abhängig von individuellen Patientenfaktoren, den Begleitverletzungen und -erkrankungen, der Therapie, der Weiterbehandlung und der Mitarbeit des Patienten. Die Prognose nach einer Meniskusteilentfernung wird durch folgende Faktoren günstig beeinflusst:
- Ein Alter unter 35 Jahre
- Fehlende Knorpelschäden
- Geringes Körpergewicht
- Intakte und verbleibende Meniskusbasis nach Teilresektion
- Keine degenerativen Gelenkveränderungen
- Keine Achsfehlstellungen
- Stabiler Bandapparat
Meniskusersatz
Bei Meniskusverletzungen besteht nach derzeitiger Studienlage keine eindeutige Empfehlung für einen Ersatz durch ein Implantat bzw. Transplantat. Bei einem vollständigen Meniskusverlust, zum Beispiel nach kompletter operativer Entfernung des Meniskus aufgrund schwerer Schäden und entsprechenden Beschwerden dagegen, wird die Indikation zum Meniskusersatz gestellt. Diese operativen Eingriffe, bei denen zum Beispiel ein Transplantat eines Spenders (Allograft) eingesetzt wird, zeigen zum Teil gute 10-Jahres-Ergebnisse.
Darüber hinaus ist nach einer Teilentfernung des Meniskus ein künstlicher Meniskusteilersatz möglich. Für die dabei verwendeten Kollagenimplantate bestehen gute Langzeitergebnisse mit signifikanter Schmerzreduktion und ohne erhöhte Arthroseraten sechs bis zehn Jahre nach Einsatz des Meniskusersatzes.
Ausblick
In Zukunft wird der Meniskuserhalt bzw. -ersatz zum Schutz des Knorpels und der Gelenkflächen immer mehr in den Vordergrund rücken und durch Verfahren mit immer besseren Therapieergebnissen umgesetzt werden können. Hier könnten neuartige Ansätze wie biologisch abbaubare Meniskusgerüste, neue Implantate, der Einsatz von Wachstumsfaktoren, Stammzellen oder gentechnische Ansätze eine Rolle spielen. Daneben werden präventive Ansätze an Bedeutung gewinnen. Hierbei steht insbesondere die Vermeidung oder Behandlung von Übergewicht im Vordergrund.




